Dlaczego w Polsce jest najwięcej rejestrowanych zachorowań na różyczkę w Europie?
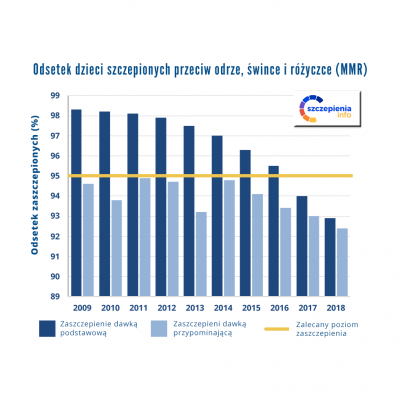
Szczepienia przeciw różyczce wprowadzono w Polsce w 1989 roku i obejmowały wyłącznie 13-letnie dziewczęta. W 2004 roku wprowadzono powszechne szczepienia szczepionką MMR (przeciw odrze, śwince i różyczce) w 13-14 miesiącu życia oraz dawką przypominającą w 10 roku życia. W konsekwencji tych działań, w ciągu pierwszej dekady powszechnych szczepień (2004-2013) jedyną grupą nieobjętą szczepieniami pozostali mężczyźni powyżej 15 roku życia. Wśród tej grupy wiekowej odnotowywano najwięcej zachorowań i w 2013 roku odnotowano ogromną epidemię obejmującą ponad 38 tys. zachorowań wśród nastolatków i młodych dorosłych, którzy nie mieli okazji być zaszczepieni. W czasie epidemii wzrosło ryzyko zespołu różyczki wrodzonej, z powodu ułatwionego kontaktu pomiędzy rówieśnikami we wczesnych okresach ciąży. Odnotowano 2 przypadki zespołu różyczki wrodzonej, ale ta liczba była niedoszacowana z uwagi na rzadką diagnostykę wirusologiczną samoistnych poronień oraz zespołów wad wrodzonych w kierunku różyczki.
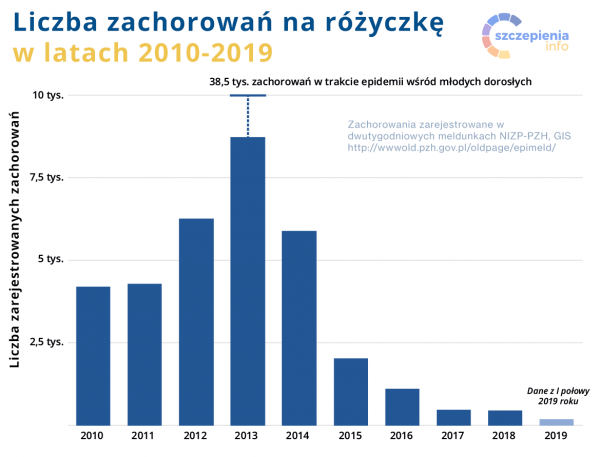
W ostatnich latach obserwujemy trend spadkowy zachorowań na różyczkę. W 2016, 2017 i 2018 roku odnotowano odpowiednio 1105, 477 i 450 przypadków różyczki. Nie zgłoszono żadnego przypadku różyczki wrodzonej. Mimo wyraźnego spadku liczby zachorowań w Polsce różyczka jest rejestrowana znacznie częściej niż w pozostałych krajach europejskich. Przykładowo, w 2017 roku 71% wszystkich zachorowań na różyczkę w krajach Unii Europejskiej zarejestrowano w Polsce.
Za ten stan odpowiada prawdopodobnie system rejestracji różyczki, który w Polsce nadal opiera się na rozpoznaniu klinicznym. Podobne objawy, zwłaszcza wysypki mogą powodować inne wirusy, takie jak odra, parwowirus B19, enterowirusy, herpeswirus-6 i in. Przypuszczenia te potwierdzają badania serologiczne. Wyniki z 2016 roku wskazują, że mniej niż 1 osoba na 10 badanych w kierunku różyczki miała wysoki poziom przeciwciał przeciw tej chorobie.
Według zaleceń Światowej Organizacji Zdrowia, każda osoba z podejrzeniem różyczki powinna być skierowana na badanie oznaczania poziomu przeciwciał przeciw różyczce. Badanie laboratoryjne w kierunku różyczki można wykonać bezpłatnie w ramach programu eliminacji różyczki w Laboratorium o charakterze Referencyjnym w Zakładzie Wirusologii NIZP-PZH w Warszawie.
Mimo wyraźnego spadku liczby zachorowań na różyczkę w Polsce jest ona rejestrowana znacznie częściej niż w pozostałych krajach europejskich.
Za ten stan odpowiada prawdopodobnie system rejestracji różyczki, który w naszym kraju nadal opiera się na rozpoznaniu klinicznym.
Częstość potwierdzonej laboratoryjnie różyczki wśród chorych podejrzanych o tę chorobę w 2016 roku wynosiła mniej niż 10%.
Powiązane artykuły:
Measles and rubella surveillance- 2017. Surveillance report. 23 Apr 2018.
NIZP-PZH/Meldunki epidemiologiczne/EPIMED/Biuletyny Choroby Zakaźne i Zatrucia w Polsce.
Abramczuk E, Częścik A., Pancer K., Gut W. Problem of rubella in Poland after compensatory outbreak in 2013. Przegl Epidemiol 2016, 70, 549-554.
Paradowska- Stankiewicz I., Czarkowski M.P., Derrough T., Stefanoff P. Ongoing outbreak of rubella among young male adults in Poland: increased risk of congenital rubella infections. Eurosurveillance, 2013, 23 May.