Szczepienia zalecane dla pracowników ochrony zdrowia
O których szczepieniach powinni pamiętać pracownicy ochrony zdrowia?
Szczepienia pracowników ochrony zdrowia zapewniają indywidualną ochronę im samym, ochronę ich pacjentów oraz współpracowników. Nieuodpornieni pracownicy służby zdrowia po zakażeniu mogą być źródłem zakażenia dla pacjentów i współpracowników.
Ważna jest wiedza dotycząca stanu uodpornienia: tj. przebytej chorobie lub dokumentacja dotycząca stanu uodpornienia (poziom przeciwciał).
Pracownicy ochrony zdrowia powinni pamiętać o szczepieniach przeciw:
- wirusowemu zapaleniu wątroby typu B (wzwB), osoby wykonujące zawód medyczny (lekarze, pielęgniarki, pielęgniarze, diagności laboratoryjni, fizjoterapeuci) są narażone w sposób szczególny na zakażenie wirusem wzw B. O ile nie byli wcześniej zaszczepieni, powinny poddać się szczepieniu,
- grypie sezonowej,
- krztuścowi, szczególnie osoby mające kontakt z noworodkami i niemowlętami,
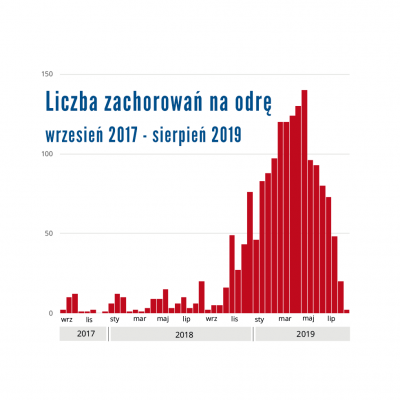
- odrze, śwince i różyczce (szczepionką MMR), szczególnie nieszczepieni w ramach szczepień obowiązkowych lub zaszczepieni tylko 1 dawką,
- meningokokom, osoby narażone na ryzyko inwazyjnej choroby meningokokowej,
- ospie wietrznej, osoby, które nie chorowały na ospę wietrzną w dzieciństwie i nie zostały wcześniej zaszczepione.
W przypadku kontaktu z osobą zakażoną na odrę lub ospę wietrzną nieuodpornieni lekarze/pielęgniarki mogą być poddani szczepieniom poekspozycyjnym do 72 h od narażenia. Wymagana jest wtedy izolacja od kontaktu z pacjentem.
Amerykański Komitet Doradczy do spraw Szczepień (ACIP) z uwagi na duże ryzyko zakażenia w miejscu pracy i/lub poważnych następstw choroby a także ryzyka dla pacjentów zaleca rutynowe szczepienia (o ile nie ma przeciwwskazań) przeciw grypie, odrze, śwince, różyczce, krztuścowi szczepionką dTap (przeciw błonicy, tężcowi i krztuścowi z obniżoną zawartością antygenów) i ospie wietrznej.
Dlaczego lekarze powinni szczepić się przeciw grypie?
Szczepienia przeciw grypie dla pracowników ochrony zdrowia zalecane są z dwóch najważniejszych powodów:
- aby chronić siebie i swoich najbliższych i nie przenieść wirusa grypy do swojego środowiska domowego;
- aby chronić pacjenta i nie narazić go na zakażenie grypą chorując samemu.
Zalecenia szczepień przeciw grypie dotyczą wszystkich pracowników ochrony zdrowia, ale są szczególnie istotne dla osób, które kontaktują się bezpośrednio z pacjentem z grupy ryzyka, tj. małymi dziećmi, pacjentami z zaburzeniami odporności (czytaj więcej).
Gdzie można znaleźć informacje o szczepieniach pracowniczych?
Informacje o szczepieniach pracowniczych zostały wymienione w 3 aktach prawnych:
- Komunikacie Głównego Inspektora Sanitarnego w sprawie Programu Szczepień Ochronnych;
- Rozporządzeniu Rady Ministrów z dnia 3 stycznia 2012 r. w sprawie wykazu rodzajów czynności zawodowych oraz zalecanych szczepień ochronnych wymaganych u pracowników, funkcjonariuszy, żołnierzy lub podwładnych podejmujących pracę, zatrudnionych lub wyznaczonych do wykonywania tych czynności (Dz. U. 2012 poz. 40);
- Rozporządzeniu Ministra Zdrowia z dnia 22 kwietnia 2005 r. w sprawie szkodliwych czynników biologicznych dla zdrowia w środowisku pracy oraz ochrony zdrowia pracowników zawodowo narażonych na te czynniki (Dz. U. poz. 716 oraz z 2008 r. poz. 288).
Kto finansuje szczepienia pracownicze?
Szczepienia pracownicze są finansowane w całości przez pracodawców, z wyjątkiem szczepień przeciw wzw B dla uczniów szkół medycznych oraz studentów uczelni medycznych które są finansowane z budżetu Ministerstwa Zdrowia.
Obowiązkowe szczepienia pracownicze wymienione w Programie Szczepień Ochronnych (finansowane z budżetu Ministerstwa Zdrowia) obejmują szczepienie przeciw wzw B dla uczniów szkół medycznych oraz studentów uczelni medycznych.
Zalecane szczepienia pracownicze wymienione w Programie Szczepień Ochronnych obejmują szczepienia przeciw:
- grypie personelowi medycznemu oraz personelowi administracyjnemu szkół, handlu, transportu,
- krztuścowi personelowi medycznemu mającemu kontakt z noworodkami i niemowlętami,
- odrze, śwince i różyczce (szczepionką MMR) młodym kobietom, zwłaszcza pracującym w środowiskach dziecięcych (przedszkola, szkoły, szpitale, przychodnie) i młodym mężczyznom dla zapobiegania różyczce wrodzonej szczególnie nieszczepionym w ramach szczepień obowiązkowych,
- meningokokom personelowi medycznemu i pracownikom laboratoriów narażonym na ryzyko inwazyjnej choroby meningokokowej.
Czy lekarze powinni szczepić się przeciw meningokokom?
Zgodnie z zaleceniami amerykańskiego Centrum Kontroli i Prewencji Chorób Zakaźnych (Center for Disease Control and Prevention, CDC) przeciwko meningokokom powinni się zaszczepić lekarze narażeni na kontakt z chorymi. Na największe ryzyko kontaktu z meningokokami narażeni są pracownicy dużych szpitalnych oddziałów ratunkowych, oddziałów intensywnej terapii, oddziałów zakaźnych i lekarze pracujący w koszarach. Ze względu na trudną do przewidzenia epidemiologię zakażeń meningokokowych szczepienie powinno obejmować podanie pojedynczej dawki szczepionki 4-walentnej (przeciwko grupom C, A, W i Y) oraz 2 dawek szczepionki przeciwko meningokokom grupy B.
Galanakis E. i wsp. Ethics of mandatory vaccination for healthcare workers. Eurosurveillance, 2013; 18 (45).