Szczepionka przeciw grypie
Podsumowanie
O chorobie
Grypa jest ostrą chorobą zakaźną, wywoływaną przez wirusy grypy. Do zakażenia dochodzi drogą kropelkową lub przez kontakt ze skażoną powierzchnią. Okres inkubacji wynosi 1-4 dni. Wirusy grypy atakują komórki nabłonka dróg oddechowych, w których się namnażają. W konsekwencji powodują ich zniszczenie, co z kolei ułatwia rozwój infekcji bakteryjnych. Objawy grypy są podobne do wielu innych ostrych chorób infekcyjnych i są zarówno miejscowe (kaszel, ból gardła, katar), oraz w postaci nagłej, wysokiej gorączki powyżej 38ºC, dreszczy, bólów mięśniowo-stawowych, bólów głowy, bólu w klatce piersiowej, złego samopoczucia, braku łaknienia, nudności i wymiotów. Choroba trwa, o ile nie dojdzie do powikłań, około 7 dni. Kaszel i złe samopoczucie mogą utrzymywać się ponad 2 tygodnie. Powodem ciężkiego przebiegu grypy są powikłania pogrypowe, m.in. zapalenie płuc i oskrzeli, zapalenie ucha środkowego, zapalenie mięśnia sercowego i osierdzia, zaostrzenie istniejących chorób przewlekłych, powikłania neurologiczne.
- Grypa jest bardzo zaraźliwa i co sezon wywołuje epidemie, dotykające znaczną część społeczeństwa,
- Pomimo tego, że u zdrowych osób rzadko dochodzi do poważnych powikłań, osoby w grupach ryzyka mogą bardzo ciężko chorować, a nawet umrzeć,
- Co sezon epidemiczny opracowywana jest nowa szczepionka przeciw grypie, na podstawie szczepów wirusa krążących aktualnie na półkuli północnej,
- Szczepienia są zalecane osobom z grup ryzyka oraz grup zawodowych w sposób szczególny narażonych na kontakt z wirusem.
W Polsce rejestruje się od kilkuset tysięcy do kilku milionów zachorowań i podejrzeń zachorowań na grypę w zależności od sezonu epidemicznego. Szczyt zachorowań ma miejsce zwykle między styczniem a marcem. Grypa powoduje zachorowania o charakterze epidemii, występujących co sezon lub pandemii, powtarzających się co kilkanaście-kilkadziesiąt lat, które mają zasięg ogólnoświatowy.
O szczepionce
W Polsce dostępne są szczepionki inaktywowane zawierające cząstki wirusa grypy (typu „split”) lub powierzchniowe białka wirusa grypy (typu „subunit”) oraz żywa szczepionka donosowa. Szczepienia przeciw grypie zapobiegają zachorowaniom u ok. 40-70% szczepionych osób, w zależności od sezonu i grupy osób szczepionych. Zapewniają wysoką ochronę przed powikłaniami pogrypowymi. Szczepionki przeciw grypie mogą być podane każdemu już od 6 miesiąca życia (w zależności od składu szczepionki), o ile nie ma przeciwwskazań medycznych. Szczepieniu powinny się poddać zwłaszcza osoby z grup wysokiego ryzyka wystąpienia powikłań pogrypowych i osoby, które mogą stanowić źródło zakażenia dla osób z grupy wysokiego ryzyka oraz ci, którzy ze względu na charakter wykonywanej pracy są szczególnie narażeni na zakażenie wirusem grypy (np. pracownicy ochrony zdrowia).
Szczepionki przeciw grypie charakteryzują się najmniejszą liczbą rejestrowanych niepożądanych odczynów poszczepiennych. Po szczepieniu mogą wystąpić jedynie reakcje miejscowe, tj.: zaczerwienienie, bolesność i obrzęk w miejscu wstrzyknięcia oraz rzadziej reakcje ogólne (niewielki wzrost temperatury ciała, ból mięśni, stawów i głowy), ustępujące po kilku dniach. Przeciwwskazaniem do szczepienia przeciw grypie jest m.in. reakcja anafilaktyczna po wcześniejszym podaniu szczepionki, ostra infekcja i wysoka gorączka powyżej 38ºC.
O chorobie
Co to jest grypa?
Grypa jest ostrą chorobą zakaźną, wywoływaną przez wirusy grypy. Do zakażenia dochodzi drogą kropelkową, a czasami także przez kontakt ze skażoną powierzchnią.
Wirusy grypy atakują komórki nabłonka dróg oddechowych, w których namnażają się. W konsekwencji powodują martwicę tychże komórek, co z kolei otwiera drogę patogenom bakteryjnym.
Okres wylęgania wynosi 1-4 dni (średnio 1-2 dni). Osoba zakażona może stanowić zagrożenie dla innych osób zanim jeszcze pojawią się objawy choroby, tj.:
- zakażony dorosły może być źródłem zakażenia dla innych począwszy od dnia poprzedzającego wystąpienie objawów chorobowych do ok. 5-7 dni po ich wystąpieniu,
- zakażone dziecko może być źródłem zakażenia dla innych do 3 tygodni, przy czym u małych dzieci również przez okres do 6 dni zanim wystąpią objawy,
- zakażony z ciężkim niedoborem odporności może być źródłem zakażenia dla innych przez wiele tygodni lub miesięcy.
Wyróżnia się typy wirusów grypy: A, B, C i D. Ponadto typ A dzieli się na podtypy A/H1N1/, A/H3N2/, A/H2N2/ i inne podtypy.
Od sezonu epidemicznego 2009/2010 w Polsce potwierdzamy zachorowania wywołane zakażeniem spowodowanym przez wirus grypy podtypu: A/H1N1/, A/H1N1/pdm09, A/H3N2/ i typ B. Od sezonu epidemicznego 2010/2011 potwierdzamy również infekcje wywołaną różnymi wariantami mieszanego zakażenia tzw. koinfekcje nie tylko dwóch różnych szczepów wirusa grypy, ale również wirusa grypy z wirusami grypopodobnymi. Zakażenia wirusami grypy typu C mają zwykle charakter bezobjawowy, natomiast wirus grypy typu D wywołuje zakażenia u bydła.
Jakie są objawy grypy?
Objawy grypy nie są na tyle charakterystyczne, by bez wykonania badań laboratoryjnych stwierdzić, że mamy do czynienia z tą właśnie chorobą. Podobne objawy mogą bowiem wywoływać także inne wirusy oddechowe. Jednak grypy nie należy mylić z przeziębieniem, jako, że jest ona poważną chorobą, zwłaszcza ze względu na możliwe wystąpienie groźnych powikłań.
Charakterystyczne dla grypy jest to, że choroba najczęściej pojawia się nagle, charakteryzuje się dużą zakaźnością i towarzyszą jej:
- objawy ze strony układu oddechowego: kaszel, ból gardła, katar,
- objawy ogólnoustrojowe: wysoka gorączka powyżej 38ºC, dreszcze, ból/sztywność mięśni, ból głowy, ból w klatce piersiowej, złe samopoczucie, brak łaknienia, nudności, wymioty.
W zależności od wieku pacjenta i jego ogólnego stanu zdrowia przebieg choroby może być różny. U osób powyżej 65 roku życia objawy często nie pojawiają się tak nagle jak u osób młodszych. Objawy ogólnoustrojowe rozwijają się dłużej niż u osób młodszych i są lżejsze (np. gorączka może być mniejsza lub w ogóle nieobecna). Z kolei objawy tj. nudności i wymioty częściej obserwuje się u dzieci niż osób dorosłych i starszych.
Choroba trwa, o ile nie dojdzie do powikłań, około 7 dni (średnio 3-5 dni). Kaszel i złe samopoczucie mogą utrzymywać się ponad 2 tygodnie.
Jak poważne mogą być objawy grypy?
Powodem ciężkiego przebiegu grypy jest zaostrzenie chorób przewlekłych już istniejących lub wystąpienie nowej choroby, wielonarządowe powikłania pogrypowe mogące prowadzić do stałego inwalidztwa lub zakończyć się zgonem,
Najczęstsze powikłania pogrypowe występują:
- ze strony układu oddechowego: grypowe zapalenie płuc i oskrzeli, wtórne bakteryjne zapalenie płuc, zapalenie oskrzelików szczególnie u niemowląt i u dzieci,
np. zakażenie , pneumokokowe, meningokokowe, zaostrzenie astmy - ze strony układu nerwowego (poprzeczne zapalenie rdzenia, zapalenie mózgu, opon mózgowych),
- ze strony innych układów: zapalenie ucha środkowego (zwłaszcza u dzieci), zapalenie mięśnia serca i osierdzia, zaostrzenie istniejących chorób przewlekłych (np. zastoinowej niewydolności serca), drgawki gorączkowe, zespół wstrząsu toksycznego, zespół Rey`a, zapalenie mięśni i mioglobinuria mogąca prowadzić do niewydolności nerek, możliwość częstszego występowania schizofrenii w przypadku zakażenia wewnątrzmacicznego w czasie ciąży, zakażenia meningokokowe).
Powikłania pogrypowe mogą wystąpić u każdego, niezależnie od wieku i stanu zdrowia. Ryzyko powikłań jest szczególnie wysokie w następujących grupach:
- osoby po przeszczepach,
- osoby starsze,
- chorzy na astmę i inne przewlekłe schorzenia układu oddechowego,
- osoby z chorobami serca i układu krążenia,
- osoby z chorobami nerek,
- osoby o obniżonej odporności (np. zakażeni HIV).
Jak wiele zachorowań na grypę występuje w Polsce?
Zakażenia wirusem grypy występują powszechnie w Polsce przez cały sezon epidemiczny. Zachorowania mają miejsce przede wszystkim w okresie od października do kwietnia. Sezon epidemiczny trwa od października do września następnego roku. Sporadyczne zachorowania mogą też występować w miesiącach letnich z powodu zawleczenia zakażenia z terenu, gdzie aktualnie trwa sezon epidemiczny grypy. I tak np. w sezonie epidemicznym 2015/2016 w Zakładzie Badania Wirusów Grypy, Krajowy Ośrodek ds. Grypy w NIZP-PZH laboratoryjne potwierdzono infekcję grypową u pacjenta dnia 29 lipca 2016 r.
W zależności od sezonu epidemicznego w Polsce rejestruje się od kilkuset tysięcy do kilku milionów zachorowań i podejrzeń zachorowań na grypę i zachorowania grypopodobne Szczyt zachorowań ma miejsce zwykle między styczniem, a marcem. Dane dotyczące liczby zachorowań na grypę mogą być zaniżone ze względu na niedoskonałości systemu rejestracji przypadków chorób zakaźnych, jak i fakt, że nie każdy chory udaje się do lekarza.
Liczba zgonów w naszym Kraju jest trudna do oszacowania, ale zdecydowanie niedoszacowana. Grypa wielokrotnie nie jest także umieszczana w akcie zgonu jako jego przyczyna, choćby dlatego, że wiele zgonów faktycznie związanych z zakażeniem wirusem grypy następuje w wyniku powikłań, a w akcie zgonu wpisywana jest jednostka chorobowa z jaką pacjent został przyjęty do szpitala.
Informacje na temat liczby zachorowań na grypę i zachorowania grypopodobne można znaleźć na stronie NIZP-PZH- Meldunki o zachorowaniach na grypę w Polsce.
Ile zachorowań na grypę wystąpiło w Polsce w sezonie grypowym 2018/2019?
Z danych epidemiologicznych NIZP-PZH wynika, że w sezonie 2018/2019 liczba zachorowań na grypę i zachorowania grypopodobne była niższa w porównaniu do lat poprzednich. W okresie od 01.09.2018 do 22.07.2019 na grypę i choroby grypopodobne zachorowało 4 491 879 osób, co oznacza 15% mniej zachorowań niż w analogicznym sezonie roku poprzedniego. Pomimo zmniejszonej w porównaniu do ubiegłego sezonu o blisko 6% liczbie hospitalizacji (17 118 hospitalizacji z podejrzeniem grypy), odnotowano wyższą liczbę zgonów z powodu grypy i jej powikłań, tj. 150, czyli o ponad 100 osób więcej w porównaniu do sezonu 2017/2018. Wyższa śmiertelność z powodu grypy i jej powikłań wynika z faktu, że za większość przypadków zachorowań odpowiada wirus A/H1N1, związany z wyższym ryzykiem poważnych powikłań. Zgony dotyczyły głównie osób po 65. roku życia, które są najbardziej narażone na powikłania grypy.
Dominującym szczepem wirusa grypy w sezonie 2018/2019 był szczep wirusa A/H1N1 (występował w 77,5% badanych próbek). Wirus typu A/H3N2 wykryto w 4,3% badanych próbek, a wirus typu B w 1,1% badanych próbek. W 17,1% badanych próbkach wykryto wirusa A (bez oznaczonego podtypu).
W sezonie grypowym 2018/2019 z powodu grypy i jej powikłań zmarło w Polsce 150 osób – najwięcej zgonów od 5 lat.
Raport z podsumowaniem danych epidemiologicznych dotyczących grypy i zachorowań grypopodobnych.
Gdzie i jak często grypa występuje na świecie?
Grypa powoduje zachorowania o charakterze:
- epidemii, występujących każdego sezonu epidemicznego,
- pandemii, powtarzających się co kilkanaście-kilkadziesiąt lat, które mają zasięg ogólnoświatowy. Wywoływane są przez nowy wariant wirusa grypy o wysokiej patogenności, na który większość populacji nie jest uodporniona, a który z łatwością przenosi się z człowieka na człowieka.
W strefie umiarkowanej półkuli północnej i południowej zachorowania na grypę występują sezonowo w okresie zimy, natomiast w strefie tropikalnej w ciągu całego roku. Według WHO co roku na świecie choruje na grypę około 5 -10% osób dorosłych i 20-30% dzieci. W ciągu roku rejestruje się 3 -5 mln ostrych przypadków choroby, a umiera 250 000 -500 000 osób, w tym 28 000 -111 500 stanowią dzieci poniżej 5 roku życia.
W Europie w sezonie 2017/2018 dominowały podtypy wirusa: A(H1N1)pdm09 i A(H3N2). U 99% pacjentów hospitalizowanych izolowano wirusa typu A, w tym 66% było zakażonych wirusem podtypu A(H1N1)pdm09.
Zachorowania na grypę rejestruje się w każdej grupie wiekowej. Największą zapadalność notuje się zwykle u dzieci i nastolatków, podczas gdy najwięcej zgonów występuje u ludzi starszych. Nie jest możliwe całkowite wyeliminowanie wirusa grypy ze środowiska ze względu na jej zdolności mutacji czyli zmian oraz, że występuje również u ptaków i wielu ssaków (m.in. świń, koni, norek, waleni a ostatnio potwierdzono również u roślinożernych nietoperzy), które stanowią olbrzymi, niemożliwy do kontrolowania, rezerwuar tych wirusów.
O szczepionce
Jakie rodzaje szczepionek przeciw grypie są dostępne w Polsce?
Szczepionki przeciw grypie należą do grupy szczepionek inaktywowanych (zawierających zabitego wirusa). W Polsce, dostępne są następujące rodzaje inaktywowanych szczepionek przeciw grypie:
- szczepionki zawierające rozszczepione wiriony wirusa grypy (typu „split”),
- szczepionki podjednostkowe (typu „subunit”), zawierające jedynie powierzchniowe białka wirusa grypy- hemaglutyninę i neuraminidazę.
W sezonie 2019/2020 po raz pierwszy dostępna jest również żywa donosowa szczepionka przeciw grypie.
Od sezonu epidemicznego 2017/2018 szczepionki przeciw grypie dostępne na polskim rynku są trójskładnikowe lub czteroskładnikowe. Dostępność szczepionek danego producenta na rynku farmaceutycznym zależy od sezonu epidemicznego. Jednak skład wszystkich z tych szczepionek jest taki sam w danym sezonie epidemicznym. Zawierają one antygeny tych samych 3 lub 4 różnych szczepów wirusa grypy, rekomendowanych producentom szczepionek przez WHO.
Dlaczego warto się szczepić przeciw grypie?
Szczepienia przeciw grypie są najskuteczniejszą i najtańszą strategią zapobiegania grypie. Szczepienia zapobiegają zachorowaniom w grupie 40-70% zdrowych osób poniżej 65 roku życia. Skuteczność szczepionki zależy od sezonu grypowego.
Szczepienia przeciw grypie chronią przed powikłaniami pogrypowymi, które mogą pozostawić zdrowotne konsekwencje do końca życia np. konieczność przejścia na rentę inwalidzką, a nawet zakończyć się zgonem z powodu zaostrzenia istniejących lub pojawienia się nowych chorób przewlekłych, szczególnie ze strony układu oddechowego, krążenia, nefrologiczne, neurologiczne, ze strony ośrodkowego układu nerwowego, schorzenia naczyniowe mózgu, psychiatryczne, poronienia, jak również zakończyć się zgonem ciężarnej kobiety. Powikłania pogrypowe mogą dotknąć wszystkich bez względu na wiek.
Zgodnie z zaleceniami WHO, Komitetu Doradczego ds. Szczepień (ACIP) i wielu towarzystwa naukowych szczepienie przeciw grypie powinno obejmować zdrowe dzieci w wieku przedszkolnym, szkolnym, osoby starsze, pacjentów z grup podwyższonego ryzyka bez względu na wiek, kobiety w ciąży oraz pracowników ważnych służb społecznych. Należy pamiętać o szczepieniu dzieci, szczególnie w wieku przedszkolnym i szkolnym, ponieważ odgrywają bardzo ważną rolę w rozprzestrzenianiu wirusa grypy. Szczepienie to zapewnia ochronę im samym oraz pośrednio chroni osoby starsze, jak również i pacjentów z grup podwyższonego ryzyka.
Szczepienie przeciw grypie starszych pacjentów z przewlekłą chorobą płuc obniża o ponad 50% liczbę przyjęć do szpitala z powodu zapalenia płuc i grypy, oraz liczbę powikłań pogrypowych i o 70% zgonów z różnych przyczyn.
Szczepienie jest ważne ze względu na sytuację epidemiologiczną. Co sezon epidemiczny odnotowujemy kilka milionów przypadków zachorowań i podejrzeń zachorowań na grypę i kilka tysięcy hospitalizacji. Należy pamiętać także o społecznych i ekonomicznych kosztach zachorowań i powikłań pogrypowych. Szczepionka przeciw grypie to koszt około 30 zł w zależności od apteki. Należy mieć świadomość, że przeciwzapalne leki kupowane bez recepty jedynie zmniejszają nasilenie objawów, ale nie mają wpływu na wirusa grypy. W żadnym przypadku preparatów bez recepty nie stosuje się w profilaktyce grypy. Jedynymi lekami antygrypowymi nowej generacji dostępnymi w Polsce są inhibitory neuraminidazy przeznaczone do leczenia grypy, ale o zastosowaniu ich decyduje lekarz. Nie zastępują szczepień, ale są pomocne w leczeniu grypy, jak również jest zalecane ich przyjmowanie przez osoby, które miały kontakt z osobą zakażoną.
Stanowisko Zgromadzenia Ogólnego Polskiej Akademii Nauk (PAN) z dnia 16 czerwca 2016 r. dotyczące przestrzegania zaleceń szczepień przeciw grypie oraz przestrzegania aktualnego Programu Szczepień Ochronnych (PSO)
(ACADEMIA, Wydanie specjalne 1/2/2016).
Kto powinien zostać zaszczepiony przeciw grypie?
Szczepienie przeciw grypie zalecane jest:
1) w związku z przesłankami klinicznymi:
- osobom po transplantacji narządów;
- przewlekle chorym dzieciom (od ukończenia 6 miesiąca życia) i dorosłym, szczególnie chorującym na niewydolność układu oddechowego, astmę oskrzelową, przewlekłą obturacyjną chorobę płuc, niewydolność układu krążenia, chorobę wieńcową (zwłaszcza po przebytym zawale serca), niewydolność nerek, nawracający zespół nerczycowy, choroby wątroby, choroby metaboliczne, w tym cukrzycę, choroby neurologiczne i neurorozwojowe;
- osobom w stanach obniżonej odporności (w tym pacjentom po przeszczepie tkanek) i chorym na nowotwory układu krwiotwórczego;
- dzieciom z grup ryzyka od ukończenia 6 miesiąca życia do ukończenia 18 roku życia, szczególnie zakażonym wirusem HIV, ze schorzeniami immunologiczno-hematologicznymi, w tym małopłytkowością idiopatyczną, ostrą białaczką, chłoniakiem, sferocytozą wrodzoną, asplenią wrodzoną, dysfunkcją śledziony, po splenektomii, z pierwotnymi niedoborami odporności, po leczeniu immunosupresyjnym, po przeszczepieniu szpiku, przed przeszczepieniem lub po przeszczepieniu narządów wewnętrznych, leczonych przewlekle salicylanami;
- dzieciom z wadami wrodzonymi serca zwłaszcza sinicznymi, z niewydolnością serca, z nadciśnieniem płucnym;
- kobietom w ciąży lub planującym ciążę.
2) w związku z przesłankami epidemiologicznymi – wszystkim osobom od ukończenia 6 miesiąca życia do stosowania zgodnie z charakterystyką produktu leczniczego, w szczególności:
- zdrowym dzieciom w wieku od ukończenia 6 miesiąca życia do ukończenia 18 roku życia (ze szczególnym uwzględnieniem dzieci w wieku od ukończenia 6 do ukończenia 60 miesiąca życia);
- osobom w wieku powyżej 55 lat;
- osobom mającym bliski kontakt zawodowy lub rodzinny z dziećmi w wieku do ukończenia 6 miesiąca życia oraz z osobami w wieku podeszłym lub przewlekle chorymi (w ramach realizacji strategii kokonowej szczepień).
- pracownikom ochrony zdrowia (personel medyczny, niezależnie od posiadanej specjalizacji oraz personel administracyjny), szkół, handlu, transportu, funkcjonariuszom publicznym w szczególności: policja, wojsko, straż graniczna, straż pożarna;
- pensjonariuszom domów spokojnej starości, domów pomocy społecznej oraz innych placówek zapewniających całodobową opiekę osobom niepełnosprawnym, przewlekle chorym lub osobom w podeszłym wieku, w szczególności przebywającym w zakładach opiekuńczo-leczniczych, placówkach pielęgnacyjno-opiekuńczych, podmiotach świadczących usługi z zakresu opieki paliatywnej, hospicyjnej, długoterminowej, rehabilitacji leczniczej, leczenia uzależnień, psychiatrycznej opieki zdrowotnej oraz lecznictwa uzdrowiskowego.
Źródło: Rekomendacje polskich ekspertów dotyczące profilaktyki grypy w sezonie 2019/2020.
W jaki sposób podaje się szczepionki przeciw grypie?
Szczepionki inaktywowane wstrzykuje się domięśniowo małym dzieciom w przednio-boczną część uda, starszym dzieciom i dorosłym w mięsień naramienny (wyjątek stanowią pacjenci z hemofilią, którym szczepionkę podaje się podskórnie).
Szczepionki podawane domięśniowo podaje się według następującego schematu:
- dzieci w wieku 6-35 miesięcy – 1 lub 2 dawki (po 0,25 ml każda),
- dzieci w wieku 3-8 lat – 1 lub 2 dawki (po 0,5 ml każda),
- dzieci od 9 r.ż. i dorośli – 1 dawka (po 0,5 ml).
Jeżeli dziecko nigdy nie było szczepione, podaje się 2 dawki szczepionki w odstępie co najmniej 4 tygodni. Jeżeli dziecko było szczepione przeciw grypie w poprzednim sezonie podaje się 1 dawkę szczepionki.
Szczepionki inaktywowane przeciw grypie mogą być podawane z innymi szczepionkami (np. szczepionką przeciw wirusowemu zapaleniu wątroby typu B- wzwB), ale w dwa różne miejsca ciała.
Szczepionka żywa przygotowana jest w postaci aerozolu do podawania donosowo. Zalecana dawka wynosi jedno naciśnięcie pompki (0,1 ml) do każdej dziurki w nosie. Szczepionka wskazana jest do podawania dla dzieci i młodzieży w wieku od 24 miesięcy do poniżej 18 lat.
Jak skuteczne są szczepionki przeciw grypie?
Na podstawie wyników badań skuteczność szczepionek przeciw grypie szacowana jest na 40-70% w zależności sezonu grypowego i populacji osób szczepionych. Skuteczność szczepionek przeciw grypie zależy od następujących czynników:
- stanu zdrowia szczepionej osoby,
- wieku,
- dopasowania szczepów wirusa grypy wchodzących w skład szczepionki w danym sezonie grypowym do szczepów krążących rzeczywiście w populacji i wywołujących zachorowania,
- typu/podtypu wirusa grypy wywołującego zakażenia w danym sezonie,
- okresu czasu, który minął od szczepienia przeciwko grypie do kontaktu szczepionej osoby z wirusem- przeciwciała przeciwko grypie powstają od 7 dnia od momentu szczepienia.
Szczepionki są najskuteczniejsze u zdrowych, młodych osób. Skuteczność szczepień przeciw grypie wśród osób starszych może być niższa. Skuteczność szczepionek może być wyższa wraz z wprowadzeniem na rynek szczepionek czteroskładnikowych.
Czas utrzymywania się odporności poszczepiennej na zakażenie szczepami wirusów wchodzącymi w skład szczepionki lub nawet szczepami pokrewnymi może być zmienny, ale zazwyczaj utrzymuje się w zakresie 6-12 miesięcy.
Kto nie powinien być zaszczepiony przeciw grypie?
Inaktywowane szczepionki przeciw grypie nie powinny być podawane w przypadku:
- anafilaktycznej nadwrażliwości na białko jaja kurzego i/lub antybiotyki aminoglikozydowe, używane w procesie produkcji i/lub inne składniki szczepionki,
- ostrych chorób przebiegających z gorączką,
- zespołu Guillain-Barré stwierdzonego w ciągu 6 tygodni od poprzedniego szczepienia przeciw grypie.
Żywa szczepionka przeciw grypie do podawania donosowo nie powinna być podawana w przypadku:
- anafilaktycznej nadwrażliwości na białko jaja kurzego,
- ostrych chorób przebiegających z gorączką,
- u kobiet w ciąży,
- u osób z ciężkimi zaburzeniowymi odporności.
Każdorazowo o szczepieniu przeciw grypie decyduje lekarz, który określa, czy dane okoliczności stanowią faktyczne przeciwwskazanie do szczepienia. Okazuje się bowiem, że w wielu przypadkach osoba znajdująca się w grupie wysokiego ryzyka wystąpienia powikłań pogrypowych może odnieść korzyść ze szczepienia przeciw grypie, mimo istniejących przeciwwskazań.
Jakie ryzyko jest związane ze szczepieniem przeciw grypie?
Inaktywowane szczepionki przeciw grypie są bezpieczne. Nie są one w stanie wywołać choroby, ponieważ zawierają jedynie fragmenty inaktywowanego (zabitego) wirusa, które nie są zdolne do namnażania.
Inaktywowane szczepionki przeciw grypie mogą powodować niepożądane odczyny poszczepienne, których nie należy utożsamiać z zachorowaniem na grypę. Odczyny te mogą mieć charakter reakcji miejscowych, tj.:
- zaczerwienienie,
- bolesność i obrzęk w miejscu wstrzyknięcia utrzymujący się do 2-3 dni,
- objawy grypopodobne, tj. gorączka, ból głowy, mięśni, złe samopoczucie występują rzadziej i ustępują po kilku dniach,
- w badaniach klinicznych ciężkie niepożądane odczyny poszczepienne obserwowano u mniej niż 1% pacjentów,
- do ciężkich niepożądanych odczynów poszczepiennych po szczepieniu przeciw grypie dochodzi wyjątkowo rzadko,
- zespół Guillaina – Barrégo zdarza się sześć razy częściej w naturalnym przebiegu grypy niż po szczepieniu przeciw grypie.
W jaki sposób ustala się skład szczepionki przeciw grypie?
Pierwsze szczepionki przeciw grypie składały się z pojedynczego szczepu wirusa grypy. Do szczepionki wybierano szczep wirusa krążący w populacji, izolowany w dany sezonie. Wraz z odkryciem zamian antygenowych szczepów wirusa grypy krążących w populacji, w latach 70-tych XX w. opracowano koncepcję szczepionki sezonowej uwzględniającą zmianę składu szczepów wirusa grypy w kolejnych sezonach, w zależności od sytuacji epidemiologicznej. Początkowo wprowadzono szczepionki złożone z dwóch szczepów wirusa grypy, od 1978 r. stosowano szczepionki trójskładnikowe, a od niedawna stosowane są szczepionki czteroskładnikowe.
Eksperci WHO dokonują corocznie przeglądu sytuacji epidemiologicznej grypy i jeżeli to konieczne zalecają użycie w procesie wytwarzania szczepionek na kolejny sezon nowych szczepów wirusa grypy. Informacje czerpią z danych wirusologicznych i epidemiologicznych uzyskiwanych w każdym sezonie epidemicznym z ogólnoświatowej sieci laboratoriów. Proces wyboru szczepów szczepionkowych obejmuje izolację wirusa grypy z próbek pobranych od osób chorych a następnie jego identyfikację oraz analizę genetyczną. Ponad 8 000 szczepów wirusa grypy przesyłanych jest każdego roku ze 142 krajowych ośrodków ds. grypy na całym świecie (w tym z Krajowego Ośrodka ds. Grypy w NIZP-PZH) do głównych laboratoriów ds. grypy (WHO Collaborating Centres). Powyższe informacje wraz z wynikami badań immunogenności (tj. określenia stopnia odporności populacji mierzonej poziomem przeciwciał na poszczególne szczepy wirusa grypy), są podstawą doboru szczepów wirusa grypy, które znajdą się w składzie szczepionki. Wybierane są szczepy co do których istnieje wysokie prawdopodobieństwo, że mogą być przyczyną zachorowań na grypę w kolejnym sezonie. Oryginalne szczepy są poddane pasażowaniu w celu uzyskania wyjściowych szczepów produkcyjnych, które następnie wraz z porównawczymi antygenami i surowicami są udostępniane wytwórcom produkującym szczepionkę przeciw grypie.
Proces wyboru szczepów wirusa do szczepionki podlega presji czasu, związane jest to z tym, że od momentu rekomendacji szczepów przez WHO do zwolnienia pierwszych serii szczepionki do obrotu wymagany jest czas przynajmniej 6 miesięcy. Każdego roku pod koniec lutego WHO wydaje zalecenia dotyczące składu antygenowego szczepionek przeciwko grypie na przyszły sezon epidemiczny. Wyjątkowo informację o wybranych wirusach szczepionkowych w sezonie 2019/2020 podano pod koniec marca.
Poces wytwarzania i kontroli szczepionek przeciw grypie jest ściśle ograniczony czasem.
Jakie szczepionki przeciw grypie są dostępne w Polsce w sezonie 2019/2020?
W sezonie 2019/2020 w Polsce dostępne są następujące szczepionki przeciw grypie:
Influvac Tetra – szczepionka przeciw grypie, inaktywowana, podjednostkowa zawierająca oczyszczone antygeny powierzchniowe 4 wirusów grypy przygotowana w postaci zawiesiny do wstrzykiwań domięśniowo lub podskórnie, dawka: 0,5 ml.
Szczepionka Influvac Tetra należy do grupy szczepionek podjednostkowych III generacji jest przygotowywana w taki sposób, że w procesie wytwarzania stosowane są dodatkowe etapy oczyszczania, w stosunku do etapów procesu wytwarzania szczepionki typu rozszczepiony wirion. W efekcie produkt końcowy szczepionki zawiera dwa oczyszczone antygeny hemaglutyninę (HA) i neuraminidazę (NA) o zachowanych właściwościach antygenowych. Influvac Tetra – Charakterystyka Produktu Leczniczego . Sezon 2019/2020.
Vaxigrip Tetra– szczepionka przeciw grypie inaktywowana, zawierająca jako antygeny rozszczepiony wirion uzyskany z 4 wirusów grypy, przygotowana w postaci zawiesiny do wstrzykiwań domięśniowo lub podskórnie, dawka: 0,5 ml.
Szczepionka ta należy do grupy szczepionek inaktywowanych II generacji, zawiera rozszczepiony wirion wirusa grypy, jest przygotowywana z inaktywowanych cząstek wirusa grypy (wirusy są rozbijane i oczyszczane w celu usunięcia białek pochodzenia nie wirusowego). VaxigripTetra. Charakterystyka Produktu Leczniczego. Sezon 2019/2020.
Influvac – szczepionka przeciw grypie inaktywowana, podjednostkowa zawierająca oczyszczone antygeny powierzchniowe 3 wirusów grypy, przygotowana w postaci zawiesiny do wstrzykiwań domięśniowo lub podskórnie, dawka: 0,5 ml. W procesie wytwarzania stosowane są etapy oczyszczania, dzięki czemu szczepionka zawiera dwa oczyszczone antygeny hemaglutyninę (HA) i neuraminidazę (NA) o zachowanych właściwościach antygenowych uzyskane z 3 szczepów wirusa. Influvac. Charakterystyka Produktu Leczniczego. Sezon 2019/2020.
Fluenz Tetra – szczepionka przeciw grypie żywa. Antygenami są atenuowane (osłabione) wirusy grypy wielokrotnie pasażowane w ten sposób, aby rozmnażały się tylko w niższej temperaturze około 25°C (cold-adapted), co powoduje, że replikują się w jamie nosowej, a nie replikują w płucach; przygotowana do podawania donosowo; dawka 0,2 ml (po 0,1 ml do każdej dziurki nosa). Fluenz Tetra. Charakterystyka Produktu Leczniczego. Sezon 2019/2020 (szczepionka będzie dostępna na rynku w październiku).
Jakie wirusy grypy wchodzą w skład szczepionek przeciw grypie w sezonie 2019/2020
Każdego roku pojawiają się szczepionki przeciw grypie o zaktualizowanym składzie, ponieważ wirus charakteryzuje się dużą zmiennością.
W sezonie 2019/2020 zgodnie z zaleceniami opracowanymi w Europejskiej Agencji Leków na podstawie badań WHO, w skład szczepionek inaktywowanych przeciw grypie dostępnych w Europie wchodzą:
– w szczepionkach 4-walentnych – cztery szczepy wirusa grypy spokrewnione ze szczepami:
- A/Brisbane/02/2018 (H1N1)pdm09
- A/Kansas/14/2017 (H3N2)
- B/Colorado/06/2017
- B/Phuket/3073/2013
– w szczepionkach 3-walentnych – trzy szczepy wirusa grypy spokrewnione ze szczepami:
- A/Brisbane/02/2018 (H1N1)pdm09
- A/Kansas/14/2017 (H3N2)
- B/Colorado/06/2017
Szczepionka 3-walentna, zawiera w składzie jedną linie wirusa grypy typu B.
Źródło:
EU recomendations for 2019/2020 seasonal flu vaccine composition. EMA.
BWP Ad hoc Influenza Working Group. EMA.
WHO pracuje nad składem szczepionki przeciwko grypie w sezonie 2019/2020.
Jakie substancje pomocnicze wchodzą w skład szczepionek przeciw grypie dostępnych w sezonie 2019/2020?
Poza antygenami wirusów grypy w skład szczepionek przeciw grypie dostępnych w sezonie 2019/2020 wchodzą następujące substancje:
W skład szczepionki VaxigripTetra wchodzą:
– substancje pomocnicze: chlorek sodu, disodu fosforan dwuwodny, potasu diwodorofosforan, chlorek potasu, woda do wstrzykiwań
– substancje w ilościach śladowych: albumina jaja kurzego, neomycyna, formaldehyd, octoxynol-9.
W skład szczepionki Influvac Tetra wchodzą:
– substancje pomocnicze: chlorek potasu, diwodorofosforan potasu, disodu fosforan dwuwodny, octan sodu, dwuwodny chlorek wapnia
– substancje w ilościach śladowych: albumina jaja kurzego, formaldehyd, bromek trimetyloaminowy, polisorbat 80 lub gentamycyna.
W skład szczepionki Influvac wchodzą:
– substancje pomocnicze: chlorek potasu, diwodorofosforan potasu, disodu fosforan dwuwodny, octan sodu, dwuwodny chlorek wapnia
– substancje w ilościach śladowych: albumina jaja kurzego, formaldehyd, bromek trimetyloaminowy, polisorbat 80 lub gentamycyna.
W skład szczepionki Fluenz Tetra wchodzą:
– substancje pomocnicze: sacharoza, fosforan dipotasu, diwodorofosforan potasu, żelatyna wieprzowa, chlorowodorek argininy, sodu glutaminian jednowodny, woda do wstrzykiwań.
– substancje w ilościach śladowych: albumina jaja kurzego, gentamycyna.
Kalendarz szczepień
Szczepionka przeciw grypie w Programie Szczepień Ochronnych
W Polsce nie ma obowiązkowych (finansowanych z budżetu Ministra Zdrowia) szczepień przeciw grypie.
Szczepienia przeciw grypie są zalecane (niefinansowane z budżetu Ministra Zdrowia) następującym osobom:
ze wskazań klinicznych i indywidualnych:
- przewlekle chorym dzieciom (powyżej 6 miesiąca życia) i dorosłym, szczególnie chorującym na niewydolność układu oddechowego,, astmę oskrzelową, przewlekłą obturacyjną chorobę płuc, niewydolność układu krążenia, chorobę wieńcową (zwłaszcza po przebytym zawale serca), niewydolność nerek, nawracający zespół nerczycowy, choroby wątroby, choroby metaboliczne, w tym cukrzycę, choroby neurologiczne i neurorozwojowe,
- osobom w stanach obniżonej odporności (w tym pacjentom po przeszczepie narządów lub tkanek),
- dzieciom z grup ryzyka od 6 miesiąca do 18 roku życia,
- kobietom w ciąży lub planującym ciążę,
ze wskazań epidemiologicznych:
- wszystkim osobom od 6 miesiąca życia, w szczególności zdrowym dzieciom w wieku od 6 miesiąca życia do 18 roku życia (ze szczególnym uwzględnieniem dzieci w wieku od 6 do 60 miesiąca życia), szczególnie zakażonym wirusem HIV, ze schorzeniami immunologiczno-hematologicznymi, w tym małopłytkowością idiopatyczną, ostrą białaczką, chłoniakiem, sferocytozą wrodzoną, asplenią wrodzoną, dysfunkcją śledziony, po splenektomii z pierwotnymi niedoborami odporności, po leczeniu immunosupresyjnym, po przeszczepieniu szpiku, przed lub po przeszczepieniu narządów, wewnętrznych, leczonych przewlekle salicylanami,
- osobom w wieku powyżej 55 lat,
- osobom mającym bliski kontakt zawodowy lub rodzinny z dziećmi w wieku poniżej 6 miesiąca życia oraz osobami w wieku podeszłym lub przewlekle chorymi (w ramach realizacji kokonowej strategii szczepień)
- pracownikom ochrony zdrowia (personel medyczny, niezależnie od posiadanej specjalizacji oraz personel administracyjny), szkół, handlu, transportu
- pensjonariuszom domów spokojnej starości, domów pomocy społecznej oraz innych placówek zapewniających całodobową opiekę osobom niepełnosprawnym, przewlekle chorym lub osobom w podeszłym wieku, w szczególności przebywającym w zakładach opiekuńczo- leczniczych, placówkach pielęgnacyjno- opiekuńczych, świadczących usługi opieki paliatywnej, hospicyjnej, długoterminowej rehabilitacji leczniczej, leczenia uzależnień, psychiatrycznej opieki zdrowotnej oraz lecznictwa uzdrowiskowego.
Program Szczepień Ochronnych na 2019 rok
Stanowisko Zgromadzenia Ogólnego Polskiej Akademii Nauk (PAN) z dnia 16 czerwca 2016 r. dotyczące przestrzegania zaleceń szczepień przeciw grypie oraz przestrzegania aktualnego Programu Szczepień Ochronnych (PSO)
(ACADEMIA, Wydanie specjalne 1/2/2016 ).
Czytaj więcej
Czy osoby z alergią na białko jaja kurzego można zaszczepić przeciw grypie?
Inaktywowane szczepionki przeciwko grypie zawierają niewielkie ilości owoalbuminy ponieważ wirusy szczepionkowe w procesie ich wytwarzania są hodowane na zarodkach kurzych zagnieżdżonych w jajach. Dlatego należy rozważyć ryzyko wystąpienia reakcji alergicznej po podaniu szczepionek przeciw grypie.
Przyjęte zalecenia podają, że szczepionka przeciwko grypie o zawartości owoalbuminy mniejszej niż 0,12 µg/ml jest bezpieczna dla pacjentów z alergią na białko jaja kurzego, natomiast wyniki badań klinicznych wskazują, że pacjenci tolerują bez poważnych reakcji szczepionki przeciw grypie zawierające mniej niż 0,7 µg/dawkę owoalbuminy. Zawartość owoalbuminy w szczepionkach dostępnych w Polsce mieści się w zakresie od mniejszej/równiej 0,05 µg (VaxigripTetra) do mniejszej niż 0,1 µg (InfluvacTetra/Influvac) w przeliczeniu na dawkę szczepionki
Wyniki dotychczasowych badań klinicznych potwierdziły bezpieczeństwo inaktywowanych szczepionek przeciwko grypie podawanych osobom z alergią na białko jaja kurzego (również o ciężkim przebiegu). Podjęcie decyzji w sprawie szczepienia przeciwko grypie w przypadku osób z alergią na białko jaja kurzego ułatwia schemat postępowania opracowany przez Amerykańską Akademie Alergii, Astmy i Immunologii oraz Amerykański Komitet Doradczy ds. Szczepień (ACIP) . Szczepionkę przeciwko grypie można podać dziecku lub osobie dorosłej, u których po zjedzeniu potrawy z jaj (np. jajecznicy) występuje jedynie pokrzywka. W takim wypadku osoba powinna być obserwowana po szczepieniu przez co najmniej 30 min. Szczepionki nie podajemy osobom, u których wcześniej po spożyciu jaj wystąpiła ciężka reakcja alergiczna pod postacią: spadku ciśnienia, świszczącego oddechu, nudności, wymiotów, obrzęków. Pacjent wymaga wówczas konsultacji u alergologa lub immunologa. Podobnie prawidłowo zdiagnozowana uogólniona reakcja anafilaktyczna na białko jaja kurzego jest przeciwwskazaniem do podania szczepionki przeciwko grypie.
Czy jednorazowe szczepienie przeciw grypie lub przebycie zakażenia wirusem grypy chroni przed tą chorobą do końca życia?
Wysoki stopień zmienności wirusów grypy sprawia, że szczepienie musi być powtarzane w każdym sezonie epidemicznym. Skład szczepionki przeciwko grypie modyfikuje się co sezon, by zapewnić ochronę przed aktualnie krążącymi szczepami wirusa grypy. Wysoki stopień zmienności wirusów grypy sprawia więc, że przebycie w przeszłości zakażenia wirusem grypy, czy też jednorazowe szczepienie przeciwko grypie nie stanowi dożywotniej ochrony człowieka przed ponownym zakażeniem. Ponadto poziom przeciwciał, wytwarzanych w odpowiedzi na kontakt z antygenami wirusa grypy, spada w czasie i może nie wystarczać do zapewnienia długotrwałej ochrony.
Czy osoba zaszczepiona przeciwko grypie może ulec zakażeniu wirusem grypy?
Jest to możliwe, ponieważ skuteczność szczepienia przeciwko grypie jest uzależniona od wielu czynników. Jeżeli jednak dojdzie do zakażenia wirusem grypy u osoby, która była szczepiona w danym sezonie, zakażenie to będzie miało przebieg bezobjawowy lub też objawy będą łagodne, a powikłania pogrypowe nie wystąpią.
Kiedy najlepiej zaszczepić się przeciw grypie?
Eksperci podkreślają, że szczepienia przeciw grypie można realizować w czasie trwania całego sezonu grypowego. Jednak wybierając miesiąc, w którym zaszczepimy się przeciw grypie, należy brać pod uwagę czas potrzebny na wykształcenie odporności, czyli ok. 2-3 tygodnie. Z drugiej strony znane są wyniki badań, które potwierdzają obniżanie się odporności poszczepiennej o 6-11% w ciągu miesiąca.
Optymalny czas, który wybieramy na szczepienie przeciw grypie powinien wyprzedzać szczyt zachorowań, dotyczy to szczególnie osób z grup podwyższonego ryzyka zachorowania na grypę.
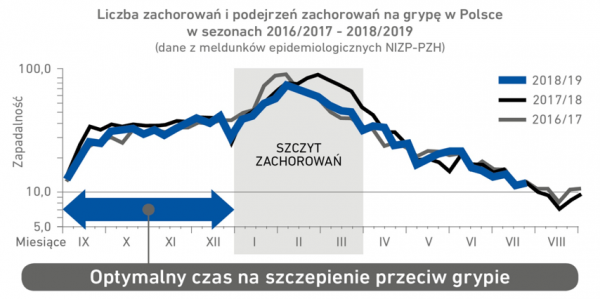
W Polsce szczyt zachorowań na grypę odnotowujemy w okresie od stycznia do marca, aczkolwiek w poszczególnych sezonach ten czas może się nieznacznie różnić. Dlatego optymalny czas na szczepienia przeciw grypie przed szczytem zachorowań na grypę to wrzesień – grudzień.
W Europie szczyt zachorowań na grypę w sezonie 2018/2019 przypadał w lutym. Z kolei sezon wcześniej (2017/2018) szczyt zachorowań wystąpił na początku stycznia (Europa Południowo-Wschodnia), w połowie lutego (Europa Północna), ale w niektórych krajach Europy Wschodniej aktywność wirusa grypy nie osiągnęła szczytu do połowy marca.
Sezon grypowy 2019/2020 jest wyjątkowy z tego powodu, że szczepy wirusa A/H3N2 wymagały dokładniejszej analizy i WHO o miesiąc później przekazała końcowe rekomendacje dotyczące szczepów wirusa grypy, co z kolei spowodowało opóźnienia w procesach produkcyjnych szczepionek przeciw grypie w sezonie 2019/2020. Późniejsze rozpoczęcie sezonu szczepień przeciw grypie, pod warunkiem płynnego przebiegu programu szczepień (dostępności do szczepionek, edukacji społecznej na temat korzyści ze szczepień), może wywołać wbrew pozorom pozytywny efekt. Rozpoczęcie realizacji szczepień z miesięcznym opóźnieniem (od października zamiast od września) oznacza uodpornienie przeciw grypie bliżej szczytu zachorowań i wyższą efektywność szczepienia.
Zgodnie z rekomendacjami Amerykańskiego Zespołu ds. Szczepień Ochronnych ACIP (Advisory Committee on Immunization Practices) szczepienia należy kontynuować dopóki wirusy grypy krążą w populacji i dostępna jest szczepionka z danego sezonu. Szczepienie jest korzystne nawet jeżeli realizujemy je kiedy rozpoczęła się aktywność wirusa grypy. Osoby nie zaszczepione mogą zaszczepić się do kiedy stwierdzamy wzrost zachorowań na grypę.
Szczepienia przeciw grypie sezonowej można wykonać w dowolnym momencie sezonu grypowego.
Szczyt zachorowań na grypę przypada zwykle między styczniem, a marcem.
Optymalny termin szczepienia w sezonie 2019/2020 to październik – grudzień.
Na szczepienie nie jest jednak za późno do kiedy stwierdzamy wzrost zachorowań na grypę.
Ile osób zaszczepiło się przeciw grypie w sezonie 2018/2019?
W sezonie 2018/2019 przeciw grypie zaszczepiło się zaledwie 3,9% Polaków, w sezonie poprzednim 3,64%.
Zainteresowanie Polaków szczepieniami przeciw grypie od wielu lat jest niestety niewielkie.
Pod względem stanu zaszczepienia przeciw grypie jesteśmy na jednym z ostatnich miejsc w Europie.
Najwyższy stan zaszczepienia odnotowano w Polsce w sezonie 2001/2002 – 10,57% populacji, natomiast w kolejnych sezonach zaobserwowano spadek odsetka populacji zaszczepionej przeciw grypie. W ostatnim sezonie epidemicznym zaszczepiło się 3,9% populacji, najwyższy stan zaszczepienia odnotowano w grupie osób w wieku powyżej 65 lat- 14,2%.
Z sondażu prezentowanego w czasie konferencji Flu Meeting 2017 zorganizowanej w ramach Ogólnopolskiego Programu Zwalczania Grypy przeprowadzonego w marcu 2017 roku na reprezentatywnej grupie 1501 lekarzy oraz 226 pielęgniarek wynika, że poprawił się stan zaszczepienia personelu medycznego. 32,2% lekarzy i 19,9% pielęgniarek zadeklarowało, że się zaszczepiło przeciw grypie w sezonie 2016/2017, co stanowiło średnio 22,6% personelu medycznego.
Spośród lekarzy najczęściej szczepili się pediatrzy (53,7%) i lekarze rodzinni (52,1%), a najmniej ortopedzi i psychiatrzy (17%). Najwięcej lekarzy i pielęgniarek szczepiło się w województwie opolskim (50,5%), a najmniej w podlaskim (zaledwie 4,8%). Najrzadziej przeciwko grypie szczepiły się położne – zaledwie 10%.

Jak kontrolowane są szczepionki przeciw grypie?
Każda wprowadzana na rynek szczepionka przeciw grypie podlega procedurze rejestracji oraz kontroli podobnie jak pozostałe produkty lecznicze. W Europie mamy specjalną procedurę rejestracji szczepionek przeciw grypie, którą nadzoruje Europejska Agencja Leków. Procedura ta uwzględnia specyfikę procesu wytwarzania szczepionek przeciw grypie, tj. wprowadzania w kolejnych sezonach szczepionki produkowanej w oparciu o aktualnie krążące szczepy wirusa grypy. Każdego roku szczepionka produkowana jest na bazie wyselekcjonowanych w danym sezonie szczepów wirusa grypy. Szczepionka jest szczegółowo sprawdzana pod względem jakościowym. Dodatkowo wytwórca przedstawia również badania kliniczne, aby potwierdzić jej skuteczność (badania immunogenności). Należy podkreślić, że badania te obejmują mniejsze grupy badawcze, jednak ta procedura jest zdecydowanie bardziej restrykcyjna w porównaniu do wymagań rejestracji np. w Stanach Zjednoczonych, gdzie szczepionki na dany sezon grypowy wprowadzane są na rynek wyłącznie na podstawie badań jakościowych. Dodatkowo każda wprowadzana na rynek seria szczepionki przeciw grypie kontrolowana jest dodatkowo przez niezależne od wytwórcę laboratoria.
W Europie obowiązuje bardziej restrykcyjna niż w Stanach Zjednoczonych procedura rejestracji sezonowych szczepionek przeciw grypie.
Którą szczepionkę przeciw grypie można podać małym dzieciom?
U dzieci po ukończeniu 6 m.ż. zaleca się stosowanie 4-walentnej szczepionki przeciw grypie zamiast 3-walentnej w sytuacji gdy obie szczepionki są dostępne. Wynika to z szerszej ochrony oraz porównywalnego bezpieczeństwa szczepionek 4-walentnych w porównaniu do 3-walentnych.
W Polsce w sezonie 2018/2019 na rynku dostępne są szczepionki 4-walentne oraz 3-walentne.
Dzieciom od ukończenia 6 m.ż. można podawać szczepionkę Vaxigrip Tetra. Szczepionka dostępna jest w dawce 0,5 ml. Zgodnie z Charakterystyką Produktu Leczniczego można ją podawać dzieciom od ukończenia 6 m.ż. do 17 r.ż. w postaci jednej dawki 0,5 ml. Dzieciom w wieku poniżej 9 lat, które uprzednio nie były szczepione, należy podać drugą dawkę 0,5 ml po co najmniej 4 tygodniach.
W sytuacji niedostępności szczepionki 4-walentnej dzieciom można podawać szczepionkę Influvac (3- walentną) dostępną w dawce 0,5 ml. Zgodnie z Charakterystyką Produktu Leczniczego może być podawana dzieciom od 6 mies. do 35 m.ż. w dawce 0,25 ml lub 0,5 ml. Dzieciom powyżej 35 m.ż. podawana jest w dawce 0,5 ml. W przypadku podania dawki 0,25 ml z ampułko-strzykawki zawierającej 0,5 ml, należy przesunąć przednią część tłoka aż do oznakowanego miejsca tak, aby usunąć połowę jej zawartości. Pozostała w ampułko-strzykawce zawartość 0,25 ml jest odpowiednia do wstrzyknięcia.
Jeżeli dziecko nigdy nie było szczepione, podaje się 2 dawki szczepionki w odstępie co najmniej 4 tygodni. Jeżeli dziecko było szczepione przeciw grypie w poprzednim sezonie podaje się 1 dawkę szczepionki.
Dostępna na rynku 4-walentna szczepionka przeciw grypie może być podawana dla małych dzieci od ukończenia 6 m.ż.
Z jakiego powodu pracownicy ochrony zdrowia powinni szczepić się przeciw grypie?
Szczepienia przeciw grypie dla pracowników ochrony zdrowia zalecane są z dwóch najważniejszych powodów:
- aby chronić siebie i swoich najbliższych i nie przenieść wirusa grypy do swojego środowiska domowego,
- aby chronić pacjenta i nie narazić go na zakażenie grypą chorując samemu.
Zalecenia szczepień przeciw grypie dotyczą wszystkich pracowników ochrony zdrowia, ale są szczególnie istotne dla osób, które kontaktują się bezpośrednio z pacjentem z grupy ryzyka, tj. małymi dziećmi czy też pacjentami z zaburzeniami odporności.
Wszyscy pracownicy ochrony zdrowia powinni w każdym sezonie zaszczepić się przeciw grypie, aby lepiej chronić siebie i pacjentów przed tą poważną infekcją wirusową. W każdym sezonie grypowym choruje wielu pracowników ochrony zdrowia. Dodatkowo u nawet 50% zdrowych młodych dorosłych, zakażenie wirusem grypy przebiega bezobjawowo lub objawy są słabo widoczne. Niektórzy z nich mogą rozsiewać wirusa przed pojawieniem się objawów. Lekarz , który nie szczepi się przeciw grypie, naraża swoich pacjentów na ryzyko zachorowania, związane z chorobą powikłania (jak niewydolność oddechowa, zapalenie mięśnia sercowego i osierdzia oraz ostra niewydolność nerek), a nawet zgon. Taka postawa jest niezgodna z zasadą „Primum non nocere” („Po pierwsze: nie szkodzić”), którą powinni kierować się lekarze w postępowaniu z pacjentem. Jedynym uzasadnienie braku szczepienia mogą być jedynie przeciwwskazania medyczne do szczepień.
Korzyści płynące ze szczepień pracowników ochrony zdrowia są oczywiste. Skuteczność szczepień może sięgać nawet ponad 70-80%, w sezonie gdy szczep wirusa grypy krążący w populacji pokrywa się w dużym stopniu z wchodzącym w skład szczepionki. Szczepienia prowadzą do mniejszej liczby zachorowań na grypę wśród pracowników ochrony zdrowia i pacjentów oraz z niższej absencji w pracy.
- Brydak L. Grypa – mistrz metamorfozy. ACADEMIA, Wydanie specjalne 1/2/2016.
- Ogólnopolski Program Zwalczania Grypy.
- Prevention and Control of Influenza with Vaccines: Recommendations of the Advisory Committee on Immunization Practices (ACIP) — United States, 2012–13 Influenza Season, MMWR, 2012, 61(32), 613-18.
- European Centre for Disease Prevention and Control – strony poświęcone grypie.
- World Health Organization – strony poświęcone grypie.
- Des Roches A. i wsp. Egg-allergic patients can be safely vaccinated against influenza. J Allergy Clin Immunol. 2012 Nov;130(5):1213-1216.
- Kelso J.M., Greenhawt M.J., Li J.T. i wsp. Adverse reactions to vaccines practice parameter 2012 update. Journal of Allergy and Clinical Immunology, 2012; 130 (1): 25–43 (postępowanie w niepożądanych odczynach poszczepiennych o podłożu alergicznym. Aktualne (2012) wytyczne American Academy of Allergy, Asthma and Immunology i American College of Allergy Asthma and Immunology).
- Bernatowska E. i wsp. Szczepienia dzieci i osób dorosłych uczulonych na białko jaja kurzego-coraz mniej ograniczeń. Standardy Medyczne/ Pediatria. 2012, 9, 134-139.